2023-10-170次浏览来源:网络


(结束草莽时代的互联网医疗,又迎来医保这阵春风了吗?)
最令人沮丧的也许是缺少一幅能得到改革者们全体认同和信任的规划蓝图。他们拥有大量的历史数据,并已习惯依靠确凿的数据来达成行动共识。但是因为缺乏有关未来的数据,也就无法得到令人信服的向导,好告诉改革者哪条路是死胡同,哪条路是改革的光明大道。几乎没有人能明白这些不同路径间的联系。——克里斯坦森
互联网医疗的“初衷”
2006年,放弃博士学位的李天天在两位友人的邀请下来到杭州,作为一个地道的东北人,李天天在西子湖畔安了家,随他一起搬到杭州的还有他行李里打包的两台丁香园的服务器。
同年,王航在经历了与初中同学周鸿祎共同创办的互联网公司3721和奇虎两个互联网创业项目后,成立了好大夫在线。其一是因为他学医出身,其二是两年前儿子的出生让他经历了一系列就医过程中的不快,这让医学出生的有了用互联网改变医疗的想法。

同样是2006年,廖杰远创办了中国绿线有限公司,在此之前,他曾经研发出第一台智能语音电脑“天音I代”。4年后,因为家人的一次艰难看病经历,廖杰远带着团队从通信行业转型跨界医疗,成立了挂号网(微医前身)。
在挂号网成立的同年,对新闻行业有点“愤怒”的张锐离开网易创办了春雨医生,摇身一变成为互联网医疗行业标志性的创业者,后来人们对他的评价中,总是带着“热血”、“自由”的标签。
2014年,在国家卫计委(卫健委前身)正式提出“远程医疗”这一名词后,互联网医疗在这一年彻底爆发了。
相信圈内人提到互联网医疗,都会频频提起2015年年底,春雨医生创始人、前CEO张锐与北京大学人民医院院长王杉的对话。张锐代表了风口上的互联网医疗创业者,王杉代表了处于垄断地位的传统医疗。那场被相互打断18次的对话,用后来张琨的话说,代表着“互联网想改造医疗,医疗不接受互联网。”
实际上,互联网医疗企业与实体医院相比,在各个环节都存在不同之处。实体医院在整个诊疗环节中,更多承载出具诊断结果、给出治疗方案,也就是以治病为中心的角色;而由于政策及环境的限制,互联网医疗只能在导诊、挂号、健康咨询及治疗后的复诊、慢病管理部分发挥互联网的技术优势。在医生资源、服务提供方式、侧重点以及支付方式上,互联网医疗和实体医院是两套完全不同的体系。
轻问诊阶段,医保不是强需求
传统医疗体系的资源配置不当一直在被诟病,大多数互联网医疗企业创始人多多少少都有过在求医过程中不快的经历,以微医的创始人廖杰远为例,当时还是语音识别专家的廖杰远转型做医疗的直接原因是小侄子因结核引发脚上长了肿块,辗转就医,但还是被误诊为滑膜疝。
通过互联网技术的手段来改变老百姓就医难、找到真正对口的医生难的问题,就变成了廖杰远这样一个具备技术属性的人想要打破固有医疗行业架构的初衷。
从医疗资源匹配的角度来说,互联网医疗对于一直存在弊病的公立三甲医院体系来说,将是解决存量资源的高效匹配和信息鸿沟问题的高效路径,一定程度对医疗中的关键生产要素——医生资源进行重新分配,部分打破和降低了以前的门槛和壁垒。
对这些创业者而言,他们希望通过技术创新来降低医疗服务的成本、提高医疗服务的质量和覆盖率。
2014年前后,在互联网医疗提供便利性的阶段,春雨医生、微医、好大夫在线等在当时已经算是老牌互联网医疗企业的平台已经进入走入大众视线。但是当时很严重的一个问题是,在线问诊的资质仍然不明朗。
尤其是在2015年4月,国家卫计委(国家卫健康委前身)新闻发言人宋树立表示,除医疗机构提供的远程医疗外,其他涉及医学诊治的工作不允许在互联网上展开。被叫停的线上问诊行为演变成了健康咨询。
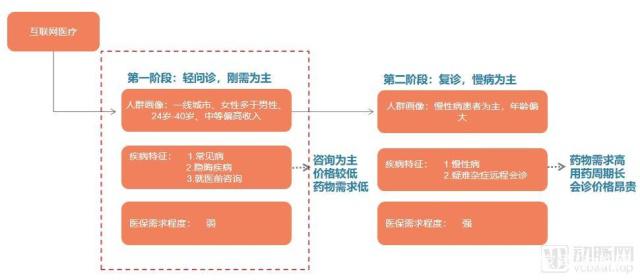 以轻问诊为需求的互联网医疗服务第一阶
以轻问诊为需求的互联网医疗服务第一阶
所以,在政策红线面前,探索盈利模式的道路上,互联网医疗的第一阶段只能以轻问诊为主。
春雨医生最早在2011年最先提出“轻问诊”模式,轻问诊主要包括文字、图文、语音或视频的形式咨询各类疾病,只提供问答咨询服务,不提供治疗方案。这样的模式在此后陆陆续续被各大平台沿用。
在各大平台上,普通三甲医院主治及以上级别医生的随机问诊,单价大多在十几元到几十元人民币不等。如果是疑难杂症需要联系权威需要指定科室专家一对一视频问诊,则价格区间在100元-500元不等。
在这样的模式下,2015年,春雨医生的线上问诊业务实际收入1.3亿元,盈利3000万。
根据上图来看,在我们观察使用互联网医疗平台的人群时发现,互联网医疗核心使用人群的用户画像,大致与我国移动互联网使用的人群画像重合,多为80、90后的城市青年,其中综合易观、凯度咨询、弗若斯特沙利文及动脉网蛋壳研究院的报告,发现互联网医疗使用人群50%来自中高消费水平用户,40%来自一线城市,主力人群平均年龄在24-40岁,且女性用户偏多。
对于这一部分人群的需求,在轻问诊时期,主要是惯用移动互联网的人群又或者是收入较高人群用互联网医疗手段解决常见病、(皮肤科、男科、妇科等)隐晦疾病,又或者是在去医院前进行初期的咨询建议,准确判断病症,好后期能找到对应科室。
因此,在轻问诊时期互联网医疗为大部分患者解决的问题包括:
1.降低在不明确病症下跑医院的时间成本;
2.在线问诊保障患者隐私,降低因隐晦疾病而“讳疾忌医”的病耻感;
3.小病、常见病去医院造成的“过度医疗”。
在这样的医疗需求中,使用轻问诊的服务项一般呈现以下特点:
1.问诊时以咨询、建议为主;
2.没有很强的药物复购需求,短期药物建议即可改善或治愈症状;3.使用互联网解决小病跑医院的问题。
纵观以上特点,在当时,最终并不指向处方的轻问诊形式价格并不贵,且多为短期行为,除非再次出现类似需求否则复购率较低,在满足便捷性、少跑医院的需求面前,医保报销并不是刚需。而轻问诊的模式也恰好满足了自2015年开始落实的分级诊疗的要求。
另外,从商业模式上来看,咨询付费规模小、增值服务等其它收费模式转化率低,完整的商业闭环难以形成,平台无法单纯依靠线上模式来支撑长期发展,亟需找到一种新的延展模式。
在线问诊可能并不是一个能够覆盖成本的盈利模式,对于互联网医疗企业来说,要想实现初心,一是真需要正把病看好,二是看好病才能收到钱。在第二个时期,迎来了普遍的互联网医疗企业与实体医院的结合——互联网医院的模式开始遍地开花。
互联网医疗最终指向慢病复诊
2017年,网络上流传的一纸《关于征求互联网诊疗管理办法(试行)》和关于推进互联网医疗服务发展的意见(征求意见)意见的函》(以下简称“征求意见稿”),为互联网医院的暴增刹住了车,并且差点让所有互联网医疗企业全部推翻重头再来。很多人以为这是互联网医疗企业的“死期”,殊不知,文件中的另一个信息却为日后的互联网医疗指出了一条“明路"。
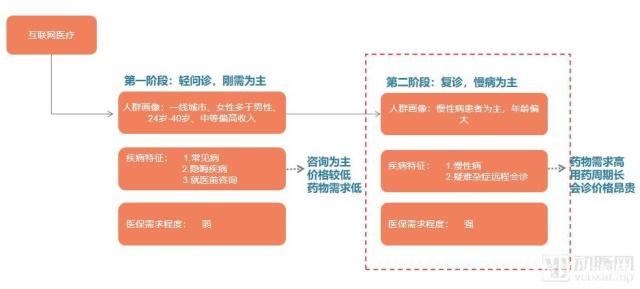
过渡到第二阶段以复诊、慢病为主的互联网医疗服务,动脉网制图
2017年,《关于征求互联网诊疗管理办法(试行)(征求意见稿)和关于推进互联网医疗服务发展的意见》。其中,明确划分了核心医疗和非核心医疗,鼓励互联网技术在“诊疗核心业务以外”的实践和探索。
这是什么意思?意思就是鼓励互联网医疗去探索实体医疗机构想做而又不擅长的事情。实体医疗机构的核心职能是以治病为中心,那么在诊疗的核心业务之外,就是诊前的健康教育、健康科普,以及诊后的随访、慢病管理工作。
实际上,从2016年全国卫生与健康大会编制和实施“健康中国2030”规划纲要以来,我国的医疗卫生服务体系就在逐渐从以治病为中心转向以健康为中心,其中,文件更是提出“到2030年,实现全人群、全生命周期的慢性病健康管理。”慢病的管控已经上升到国家层面。
且从过往的实践看,医院在预防保健、慢病管理、疾病康复等方面做得并不好,缺乏积极性。因此在互联网医疗平台上开展复诊,对于院外的慢病管理工作而言,有着天然的优势。
慢性病人群的特征是病程长,用药周期长且药量大。在老龄化日益严重的情况下,腿脚不便的老年人更是慢病的主要人群。在过去的条件下,慢病患者需要频繁到医院进行复查,开具相关药物,将复诊行为转移到互联网医疗平台上后,一方面可以为慢病患者提供便利,不用重复、反复的跑医院,避免挂号、排队等一系列流程;另一方面,慢病处方开具后,经药师审核,医疗机构、药品经营企业可委托符合条件的第三方机构配送上门,更是提供了购药的便利性。
对于每月需要花费数千元购药的慢病患者来说,能否进行医保报销则成为了一个关键问题。
当互联网医疗进入复诊时代,慢病管理的用药需求决定了医保的必要性。实际上,在2018年发布的正式文件中,依托实体机构、不允许首诊诊,慢病管理、处方外流四大因素与2017年流出的这份意见稿如出一辙,在更早的探索中,也已经有企业在依照这样的标准提供服务。
一直在被鼓励逐步纳入医保
2014年10月,依托广东省第二人民医院的广东省网络医院成为率先尝试“网络医院”的实体医院。仅仅过了1年后,2015年12月7日,微医和桐乡市政府共同创建的全国首家互联网医院——乌镇互联网医院落地乌镇。这两种互联网医院模式,前者代表了公立三甲医院走向线上,而后者代表互联网医疗企业走向线下。
在此后的互联网医疗医保纳入的进程中,以医院为核心的互联网医疗服务更加找到了实现医保报销的逻辑,即统一定价-制定收费目录-对接当地医保系统-结算。
为了满足使用互联网医疗服务人群的报销需求,自2016年以来,就已有将互联网医疗服务纳入医保的尝试。
2016年10月12日,四川省卫计委(卫健委前身)、发改委和人社厅领先全国发布《关于加快推进互联网+医疗健康服务的指导意见》,同步出台“互联网+医疗健康”服务项目价格、医保报销等支撑政策。其中,远程会诊、网络门诊等互联网诊疗服务明确定价及报销,互联网医院的相关服务可纳入医保报销。由乌镇互联网医院与四川省第四人民医院共建的四川微医互联网医院、四川大学华西第二医院成为享受这波政策红利的互联网医院。
2017年3月19日,银川市政府发布《银川市互联网医院医疗保险个人账户及门诊统筹管理办法(试行)》(以下简称《办法》)。银川市民在好大夫在线银川智慧互联网医院上享受图文问诊、电话问诊、疾病咨询、远程会诊发生的医疗费用,可用个人账户资金支付,符合基本医疗保险“三项目录”范围的,可使用统筹基金支付。
在这个文件中,仍然是对互联网门诊也就是问诊行为做了规定,并没有直接指向开具处方后的报销。考虑到当时的政策局限,互联网医疗服务并不具备开具处方的资质,因此,互联网医疗服务纳入医保的探索还只是停留在到第一阶段的问诊,并且也不涉及异地结算相关内容。但患者在接受服务后是直接以网上支付直接抵扣的方式,无需进行线下的报销流程,在当时的一个突破是好大夫在线已经与银川医保信息系统完成了初步对接。
当2018年9月,国家卫健委发布了《互联网诊疗管理办法(试行)》、《互联网医院管理办法(试行)》、《远程医疗服务管理规范(试行)》三个重磅文件后,互联网医院可以合规进行复诊,并开具部分常见病和慢病处方,全面规范互联网医疗行业。并明确提出,逐步将符合条件的互联网诊疗服务纳入医保支付范围。随后的这场互联网医疗与医保的联手,才走入了购药报销时代。
在解决慢病用药的报销需求中,处方外流是一项重要的举措。据佛山市中医院院长刘效仿介绍,2019年2月,佛山医保处方共享便民服务平台率先在与微医共建运营的佛山市中医院互联网医院试点,佛山市民通过手机就能完成在线复诊、医保结算、快递送药上门或附近药店快速取药。虽然不是线上诊疗后,直接用医保卡线上支付,但是这种尝试在佛山也是首次,后续应该会扩大应用范围。
除上述案例外,目前在互联网医疗服务进医保的各方面实现了一定突破的案例包括:
乌镇互联网医院在2018年5月纳入桐乡市基本医保定点医疗机构范围,桐乡市参保职工在乌镇互联网医院就诊可使用医保报销。
2018年10月,广州市已有28家定点医疗机构上线医保互联网移动支付服务。患者就医时,可直接使用医保互联网移动支付功能。
2019年,贵州省已将远程医疗服务费用纳入基本医疗保险和新农合报销范围,深度贫困县患者可按常规医疗服务项目报销远程会诊、远程诊断等费用,报销比例在70%-85%之间。
互联网医疗纳入医保还需跨过这些坎
纵观贵州省、四川省、银川市等持续探索互联网医疗为代表的地区可以发现,其互联网医疗模式之所以备受关注,很大程度上归功于他们在收费与报销标准方面的突破。
2019年6月4日,国务院办公厅关发布《深化医药卫生体制改革2019年重点工作任务的通知》(以下简称:“〔2019〕28号文件”),明确规定制定互联网诊疗收费和医保支付的政策文件,责任方依然为国家医保局,且强调在2019年9月底前完成。这份文件一出,使得互联网医疗服务在全国范围内正式纳入医保的趋势日趋明朗。
春雨医生公关总监谭万能表示,从日前发布的国办发〔2019〕28号文件规定的时间节点看,目前已开展互联网诊疗服务的各省份,大概率今年都将逐步把互联网诊疗的相关项目纳入医保支付的范畴。
无论是医院的互联网医院,还是企业的互联网医院,〔2019〕28号文件都标志着互联网医院正式成为医疗服务体系中重要的一环的标志。接下来,就得按照现在的医疗服务体系的相关政策法规来制定互联网治疗的收费和医保报销等方面的政策文件。
尽管关于互联网医疗纳入医保的探索从未停止,但是面对9月底全国统一的医保政策,互联网医疗还需要解决这两个核心问题:
1、定价
互联网医疗是一个典型的非标项目,各个平台上根据医生、服务项目的不同收取不同的咨询费用。而互联网医院的核心是实体医院,要想讲互联网诊疗项目纳入医院体系的收费项目,就必须要有对应的收费项目编码才能进行收费。因此,对互联网诊疗行为,需要统一定价,这对非标的互联网医疗来说,也是纳入医保前必须要做的事。
提到互联网医疗的诊疗行为,大多数人首先想到的是价格昂贵且非标。服务项目没有统一编码,不在收费目录内,也就意味着,无法进入医院的收入体系,在收支两条线的医院收费体系中,如果没有收费目录则无法由医保基金提供相应的报销。
目前在解决定价问题上,江苏省、贵州省、四川省、银川市等地都有不同的尝试。
以江苏省为例,2018年10月,江苏省制定了“互联网+医疗”服务项目试行价格进行了征求意见,“互联网+医疗”服务项目试行价格公示表中显示,此次江苏省公布了远程会诊、互联网医院门诊、远程诊断、远程监测四大类17项“互联网+医疗”服务小项目。
其中,远程会诊项目的价格在200元-600元之间,互联网医院门诊的价格在10元—50元之间,远程诊断的价格在40元-300元之间,远程监测由医院自主定价。只取药不需要新治疗方案的病人不收费。
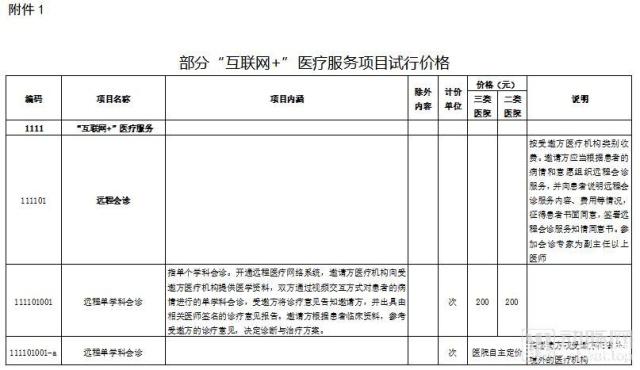 请点击江苏省部分“互联网+医疗”服务
请点击江苏省部分“互联网+医疗”服务
一直以来的现状是,互联网医疗服务没有确定的业务模式,物价部门无法核算成本和定价。即使在一些已有定价探索的省市,远程会诊的价格也会因医疗机构级别和参与医生级别定价不同。如何将各地不同的互联网+医疗服务项目进行合理的分类,并将可以应该通过医保基金承担的服务项目统一定价并纳入报销体系,还需在充分考虑远程服务项目的成本的前提下合理定价。
2、异地结算
医院的收入和支出是分开的两条线,对于互联网诊疗行为而言,不仅仅是慢性病患者的需求,对于疑难杂症需要寻找优质医疗资源的患者,将存在大多数异地患者发起远程医疗的行为,那么最终就涉及异地结算。
单从互联网的角度看,互联网诊疗具有明显的跨地域特征,企业更希望在制定了相应的收费标准和可纳入报销范畴的项目外,对互联网诊疗的医保异地结算方面,有更好的制度设计。
由于互联网的便利性,互联网医院大多数为异地就医行为,本地百姓通常还是更倾向实体就诊。异地就诊产生的费用,经医保异地结算需要医保基金负担的部分,通常由就医医院记账,医院记账的部分,由就医地经办机构负责与医院结算,由省级经办机构负责清算。
在这样的体系下,不仅对医院的结算体系是一个考验,对于互联网医院对接医保系统来说,如果要实现实时结算,难度也相当大。
有了医保后,互联网医疗会是一片坦途吗?
那么互联网医疗行为纳入医保,是不是就像实体医院和实体诊所一样,能够直接带来更多患者,增加营收呢?
对于大多数互联网医疗企业来说,纳入医保的消息是一项重大利好。但前述相关负责人表示,单纯从医院的角度,并不一定。如果是同一法人统一结算的情况下,互联网诊疗纳入医保,大体就相当于一个新增科室的医保报销有了明确的标准。
大量互联网医疗企业选择自建或与实体医疗机构合作获得象征合规的互联网医院牌照,到最后如果没有转化为患者处方,一来是诊疗行为并没有完成,二来是患者体验很难满足,最终也无法形成盈利上的转化。
因此,业内人士猜想,互联网医疗服务进医保的终极目标可能指向的是处方外流。
从目前的体系来看,承接处方外流的对象是处方共享平台,这个平台需要打通医院信息系统(HlS系统)与药店管理系统(ERP系统),形成以医院为核心,各政府部门以及药店共同建设的实现医疗机构处方、医保结算和药品零售互联互通的完整体系。互联网医疗平台最终将成为上连医院、下连药企的连接方。
4+7带量采购的背景下,给药企的空间已经急剧缩减,对于医院而言,以药养医的时代正在过去,药店更多地成为成本部门,将购药空间放在院外,对于医院而言可以降低药占比,企业也可以省去药品进院的成本环节,使患者更便利地购药。
进行线上诊疗后,使用医保卡支付、结算,类似的处方外流在国内广东、浙江等地已有实践。这也是真正实现了互联网医院打通C端客户、医院与药企的目的。
另外,在实际操作方面,谭万能表示,从目前各省出台的配套文件看,互联网诊疗的定价和报销,很有可能参照部分省份的做法,比如“对基于互联网开展的医疗服务项目,属基本医疗服务的,按基本医疗服务价格项目规范执行,并按规定纳入医保支付范围;对竞争较充分、个性化需求较强的项目,实行市场调节价。”同时,也不排除会引入诸如DRGs等体系。
因此,在实际细则出台前,企业方更多的还是需要在信息互通和监管合规性方面做相关的准备工作,一切都将在9月揭晓答案。
总的来说,互联网医疗服务纳入医保,可能是互联网医疗在众多波折中迈过的又一座大山,但山后并不意味着坦途,互联网医疗企业在应在与政府、医院的对接中,适应自身角色的变化。好在从蛮荒到有序,互联网医疗的市场正在慢慢好起来。
用互联网技术改造医疗行业,时至今日仍然走得比较缓慢。其根本原因在于,对于医生来说,看病是人命关天的事,这造就了医疗一直一来形成的信任模式,而这种信任是基于线下的直接接触。这就是互联网医疗一直没有切入诊疗核心的原因,即便是医院对互联网敞开了大门,首诊和处方权仍然被紧紧攥住。
在这里,引用一位很有智慧的作者发表在2016年的一句话,同样也适用于现在的互联网医疗——“这个行业太慢了。以至于在兴起五年之后,大多数人都失去了耐心,开始急不可耐的唱衰。我没有什么好办法去改变这种唱衰的心态,只能不断的去寻找和观察这个行业里新的金矿和走向。好在,大多数时候当我看向未来时,还是能够充满乐观。”
当医保配套在9月尘埃落定后,春风是否能如过往的所有利好一样“又绿”互联网医疗,这次我们希望能政策带来一些实际的数据成果。
举报/反馈
声明:本站部分内容和图片来源于互联网,经本站整理和编辑,版权归原作者所有,本站转载出于传递更多信息、交流和学习之目的,不做商用不拥有所有权,不承担相关法律责任。若有来源标注存在错误或侵犯到您的权益,烦请告知网站管理员,将于第一时间整改处理。管理员邮箱:y569#qq.com(#转@)
